L'évolution de la mort au fil des siècles
Naître et mourir : deux constantes de l’existence humaine qui peuvent paraître intemporelles. Pourtant, les conditions qui les entourent sont fondamentalement dépendantes des lieux et des époques dans lesquelles elles se déroulent. Émile remonte le temps et vous dresse un rapide aperçu de l’évolution historique de la mort en France et en Europe.
Par Lisa Dossou, Lise Mai et Charlotte Martin
Commençons notre voyage historique au Moyen Âge et choisissons comme point de bascule la période qui s’étend du XVIIIe au XIXe siècle, où la médicalisation progressive de la société induit un changement dans l’accompagnement des mourants, mais aussi dans la façon de concevoir le fait de mourir.
La mort comme passage spirituel
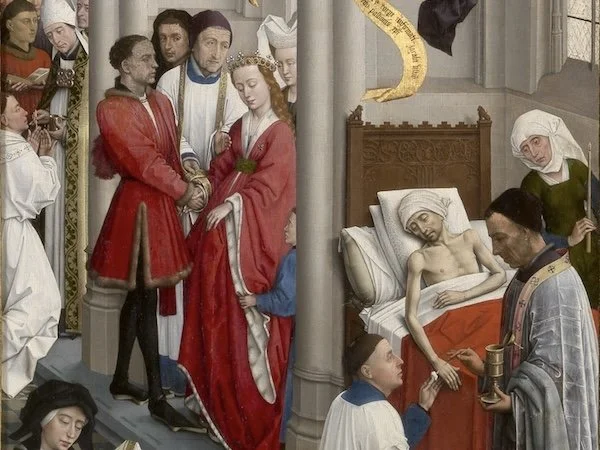
Au Moyen Âge, on retrouve l’expression latine ars moriendi, ou l’art de bien mourir. La « bonne mort » se définit, bien évidemment, par l’octroiement des derniers sacrements, qui sont le signe du passage dans l’au-delà. Un sermon de Bernardin de Sienne, au XVIe siècle, est frappant à cet égard : « Ce n’est pas la mort qui est tragique, c’est de mourir sans les sacrements. »
Au-delà de l’accompagnement par le prêtre en ces derniers instants, le mourant doit aussi sentir la mort venir, y faire face, parfois dans la douleur. L’agonie est bienvenue, la souffrance apparaît alors comme rédemptrice, explique l’historienne spécialiste de la médecine et de la mort Anne Carol dans un podcast sur France Culture 1 : « Il faut souffrir quand on meurt, car ce qu’on souffre ici-bas, on ne le souffrira pas là-haut. » C’est ce que l’on nomme la « mort apprivoisée », soit une mort que l’on vit pleinement.
Toutefois, anticiper sa mort n’est guère toujours possible ; car la première distinction que l’on peut faire entre la mort d’hier et celle d’aujourd’hui, c’est qu’elle faisait autrefois partie intégrante du quotidien, était un fait familier, voire omniprésent, et pouvait par là même survenir à tout moment. Cette forme de mort subite est alors perçue comme l’extrémité la plus cruelle, non tant par la mort en elle-même que par la fulgurance de son irruption, qui a privé l’individu du temps nécessaire pour prendre ses dispositions de son vivant.
Les catégories de la population davantage touchées par la mort n’étaient pas non plus les mêmes. Rappelons que l’espérance de vie à la naissance plafonnait, pendant des millénaires, à une trentaine d’années (voir l’interview du démographe Thierry Eggerickx ci-dessous). Une moyenne particulièrement basse du fait d’une très grande mortalité infantile. Les familles étaient fréquemment confrontées à la mort d’un ou plusieurs enfants en bas âge, à la mort d’une mère en couches, d’un mari ou d’un fils sur le champ de bataille et, en période d’épidémie, à des pertes massives de proches.
Au chevet du mourant, le médecin remplace le prêtre
Au XVIIIe siècle, le médecin commence progressivement à accompagner le prêtre au chevet du mourant, voire à le concurrencer. Mais c’est le XIXe siècle qui marque un véritable tournant dans l’approche de la mort. Celle-ci se mue en domaine d’expertise, à coups de certificats de décès et de vérifications médicales pointues. « Jusqu’alors, les médecins venaient à domicile, puis, quand la mort se rapprochait trop, ils quittaient le chevet du mourant, relate Anne Carol. Ce n’est qu’à partir du XIXe siècle que, dans les manuels de déontologie, on multiplie les injonctions à ne pas déserter quand survient la mort. C’est une espèce de territoire à conquérir pour la médecine, comme l’avait été la naissance, un siècle plus tôt. »
“« Ce n’est qu’à partir du XIXe siècle que, dans les manuels de déontologie, on multiplie les injonctions à ne pas déserter quand survient la mort. C’est une espèce de territoire à conquérir pour la médecine... »”
Portée par les progrès de la médecine, qui dispose de plus de moyens d’action qu’au siècle précédent, une sorte de combat contre la mort s’institue peu à peu, comme nous le précise l’historienne de la santé et chercheuse au CNRS Nathalie Sage Pranchère. « Ce refus de la mort, on le voit très clairement à l’œuvre dès que se pose la question de la mort apparente du nouveau-né. À partir de la seconde moitié du XVIIIe siècle, on ne se contente plus d’administrer les sacrements à ces enfants nés en détresse cardiaque ou respiratoire, on cherche coûte que coûte à les ranimer. Au XIXe siècle s’impose chez les médecins cette idée qu’il faut tout tenter. Refuser qu’un enfant, tout juste sorti du ventre de sa mère, puisse être considéré comme perdu, c’est déjà une manière de repousser la frontière de la mort. »
Le désir contemporain d’une mort dénuée de souffrance
Au XXe siècle, la volonté de repousser la mort perdure, en trouvant par exemple des traitements aux cancers et aux maladies cardio-vasculaires (principales causes de décès contemporaines), mais elle a aussi été accompagnée d’une autre préoccupation : réduire les douleurs et permettre une fin de vie apaisée.
De nos jours, force est de constater que notre approche de la mort a encore évolué : l’accent est mis sur le confort, le soulagement des souffrances du mourant, la préservation de la dignité jusqu’au dernier instant. En atteste notamment la mise en place progressive – et relativement tardive – des unités de soins palliatifs en France, dans le courant des années 1980, lesquels se veulent une alternative à l’acharnement thérapeutique en se concentrant avant tout sur le « bien mourir », la garantie d’une mort sereine et sans douleur. C’est bien ce que souligne Anne Carol sur France Culture : « Au XXe siècle, un changement s’opère : on préfère mourir sans le savoir, pendant son sommeil, mais c’est lié au changement de la place de la religion dans la société et à l’importance qu’on accorde désormais au confort physique de la mort. »
Il s’agit aujourd’hui de « réussir sa mort », comme on aurait « réussi sa vie ». Dans un contexte contemporain de sécularisation de la société, l’empreinte du religieux sur la « bonne façon de mourir » perd de son ampleur, seuls 31 % des Français croyant aujourd’hui à une vie après la mort ; autrement dit, plus de raison de subir son agonie !
La philosophe Audrey Jougla insiste sur ce concept très contemporain d’aversion à la souffrance : « Aujourd’hui, ce n’est pas tant la mort qui effraie que la souffrance qui l’accompagne. C’est d’ailleurs une dynamique qui avait commencé autour de la naissance quand, dans les années 1980, on a mis en place la péridurale pour l’accouchement des femmes. Comme pour ce moment où l’on donne la vie, on cherche à repousser, à atténuer au maximum la souffrance au moment de sa mort. »
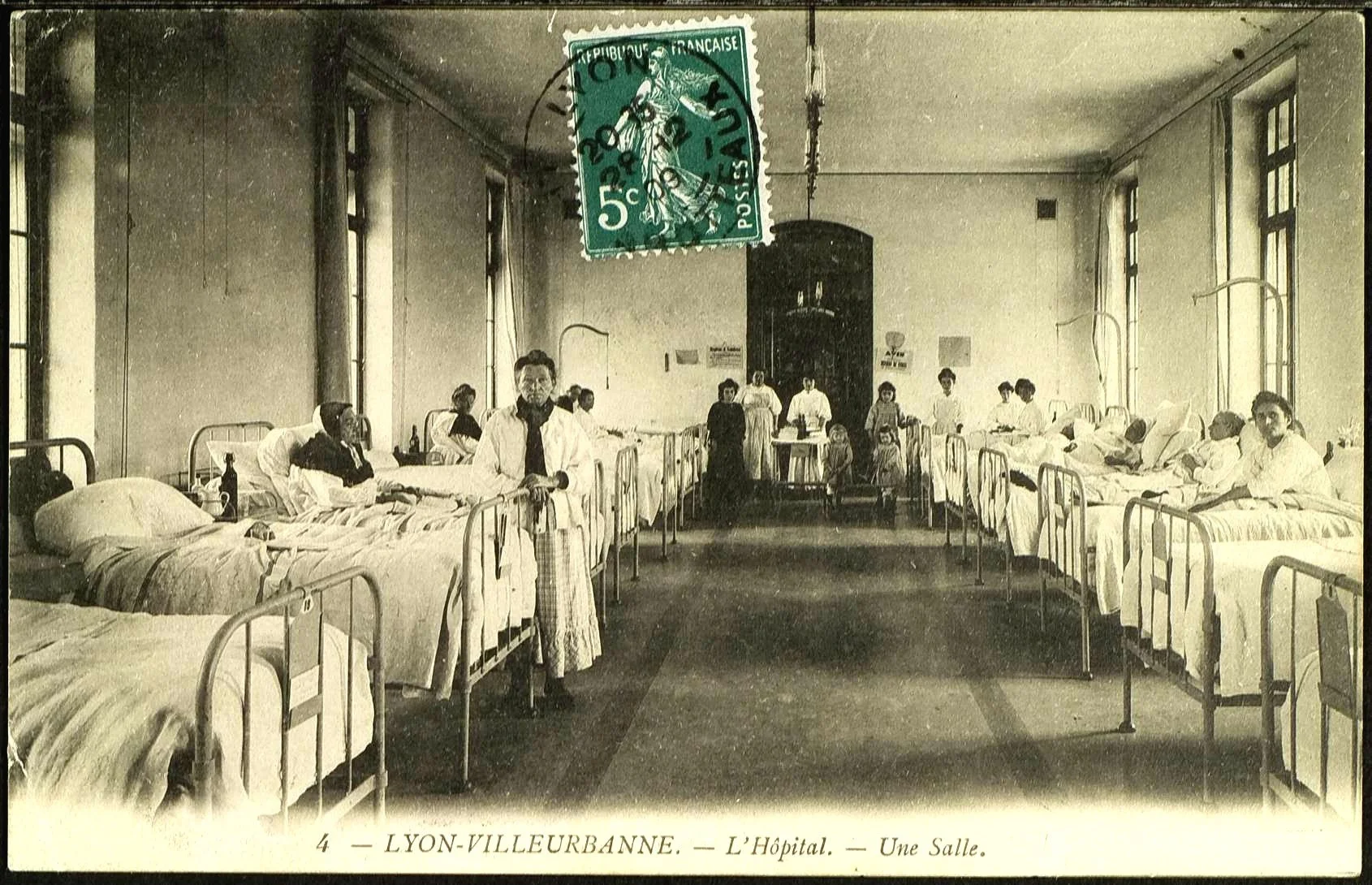
L’hôpital, nouveau lieu de la mort
Autre rupture notoire : mourir chez soi n’est plus la norme désormais et, depuis, les années 1970, l’hôpital (ou l’Ehpad) incarne le lieu de fin de vie par excellence. En 2019, 53 % des décès ont ainsi eu lieu dans une structure médicale, contre seulement 24 % à domicile. En 1960, seul un tiers des décès survenaient à l’hôpital. Plusieurs facteurs sociaux et médicaux expliquent que ce changement dans les lieux de la mort ait été aussi tardif. Jusqu’au début du XXe siècle, en effet, mourir à l’hôpital est l’issue la plus tragique qui soit. C’est le signe de la mort solitaire de celui qui est démuni au point de s’en remettre à l’hospice pour vivre son agonie. « De manière générale, l’hospitalisation au XIXe siècle constitue un marqueur social, abonde Nathalie Sage Pranchère. On n’entre alors pas nécessairement à l’hôpital parce que l’on est malade, mais parce que l’on est pauvre. L’hôpital devient une sorte de lieu d’accueil des personnes dites indigentes et nécessiteuses, dont les plus aisés ne passeront jamais les portes, pouvant se permettre de faire venir le médecin à domicile. » Il est mieux vu de mourir chez soi, entouré de ses proches et de son médecin de famille.
“« De manière générale, l’hospitalisation au XIXe siècle constitue un marqueur social. On n’entre alors pas nécessairement à l’hôpital parce que l’on est malade, mais parce que l’on est pauvre. »”
Mais soulignons un paradoxe : le tournant de la médicalisation de la mort peut parfois donner lieu à ce que l’on appelle « l’obstination déraisonnable » (plus connue sous le terme abandonné depuis peu « d’acharnement thérapeutique »), et tomber dans le travers de la « surmédicalisation », quand le corps médical ne cherche qu’à prolonger la vie du patient coûte que coûte. Pour une partie de l’opinion publique, ce maintien artificiel de la vie tend à déposséder le mourant de sa propre mort… Ce qui explique peut-être pourquoi, de nos jours – et bien que les trois quarts des Français rendent leur dernier soupir dans un centre médico-social –, le désir de passer l’arme à gauche chez soi est de plus en plus fort, d’où un accent mis notamment sur les soins palliatifs à domicile.
“« Une peur importante de l’homme dans notre société contemporaine n’est pas tant de mourir que de mourir en ayant perdu la maîtrise de soi, la maîtrise de ses décisions, de son corps. »”
Aujourd’hui, on en vient à se demander si « expérimenter une bonne mort », ce n’est pas mourir en pleine forme, encore maître de toutes ses facultés et n’ayant pas nécessairement atteint un âge canonique. Qui n’a jamais entendu un proche s’écrier, non sans parfois une pointe de provocation : « Hors de question que je devienne un légume grabataire, je préfère encore partir me faire euthanasier en Belgique après ma retraite ! » Cette mutation de la conception d’une « bonne mort » s’explique à l’aune de l’évolution sociétale, qui aspire à davantage d’autonomie, de liberté et surtout de maîtrise, y compris quant à sa propre mort. C’est bien ce qu’il faut comprendre par ces mots du médecin en soins palliatifs et membre du Comité consultatif national d’éthique Régis Aubry : « Une peur importante de l’homme dans notre société contemporaine n’est pas tant de mourir que de mourir en ayant perdu la maîtrise de soi, la maîtrise de ses décisions, de son corps. »
La « bonne mort » serait-elle celle que choisit le mourant ? Un débat qui rejoint celui autour de la proposition de loi sur la fin de vie.
3 questions au démographe Thierry Eggericks
Directeur de recherche au Fonds de la recherche scientifique (FNRS) et professeur de démographie à l’UCL Louvain, Thierry Eggerickx revient sur la notion d’espérance de vie pour explorer les mutations des causes et contextes de mortalité au fil des siècles.
Quelles causes de décès ont le plus reculé, et lesquelles progressent aujourd’hui ?
Il y a 100 ou 200 ans, on ne mourait pas du tout des mêmes causes qu’aujourd’hui. Jusqu’au début du XXe siècle, les maladies infectieuses, notamment celles qui touchaient les jeunes enfants – rougeole, coqueluche –, étaient les premières causes de décès. En Belgique comme en France, la mortalité infantile atteignait des niveaux vertigineux : au XIXe siècle, près d’un enfant sur trois ne dépassait pas l’âge d’un an.
Les grands gains d’espérance de vie sont d’abord venus de la lutte contre ces maladies, grâce à l’hygiène publique, l’amélioration de l’alimentation et, plus tard, aux progrès médicaux. Il faut avoir en tête que, pendant des millénaires, l’espérance de vie des humains se situait autour de 30 ans en moyenne. Elle était de 40 ans lorsque la situation était vraiment favorable – pas d’épidémie, de famine ou de guerre.
Ensuite, on observe une première phase de progrès vers la fin du XVIIIe siècle jusqu’aux alentours de 1840, avec une légère amélioration de l’espérance de vie, qui est liée notamment au premier vaccin contre la variole et à une amélioration de l’alimentation. Du XIXe siècle à la Seconde Guerre mondiale, l’évolution est plutôt limitée et tient principalement à la baisse de la mortalité infantile. Après les années 1960, les maladies cardiovasculaires deviennent dominantes dans les causes de décès, puis reculent à leur tour grâce à la prévention et aux traitements.
Aujourd’hui, les principales causes de décès sont les cancers, les maladies cardiovasculaires et, de plus en plus, les maladies neurodégénératives. Les progrès actuels concernent surtout les personnes âgées : on gagne encore aujourd’hui un peu moins d’une année d’espérance de vie tous les cinq ans en Belgique.
Meurt-on différemment qu’il y a 50 ans, au-delà des causes médicales ?
Oui, profondément. D’abord parce que l’on meurt beaucoup plus tard : l’espérance de vie est passée d’environ 40 ans il y a un siècle à plus de 80 ans aujourd’hui. La mort est devenue un événement majoritairement lié au grand âge.
Mais on meurt aussi dans un contexte social différent. Les écarts d’espérance de vie restent marqués : jusqu’à 10 ans séparent, en Belgique, les hommes les plus favorisés des plus défavorisés. Le « comment mourir » dépend donc fortement des conditions de vie, du niveau d’éducation, du lieu d’habitation.
Comment pourrait-on mourir dans 30 ou 50 ans ?
Les projections restent prudentes, mais rien n’indique aujourd’hui un arrêt des gains d’espérance de vie, malgré des crises ponctuelles comme celle du Covid-19. En revanche, l’évolution des inégalités sociales pourrait peser lourdement sur la mortalité future, d’autant plus que les inégalités entre groupes sociaux face à la mort sont importantes et qu’elles se sont accentuées depuis le début des années 1990.
On peut s’attendre à une progression des maladies liées au très grand âge, notamment neurodégénératives. La question ne sera peut-être pas seulement de vivre plus longtemps, mais de vivre plus longtemps en bonne santé.